#Ciência et al. (Conteúdos repletos de informações científicas)
Como funciona a revolucionária terapia imunológica para tratar doenças oncológicas
| DESTAQUES: • O câncer é uma doença complexa e a segunda maior causa de mortes no mundo; • Imunoterapia é uma nova forma de tratar pacientes oncológicos e vem apresentando resultados promissores; • Na imunoterapia, pacientes recebem anticorpos que promovem a ação de seu próprio sistema imune contra o câncer. |
Infelizmente, você conhece ou já ouviu falar de alguém que tem câncer e, certamente, tem noção de como essa doença pode ser complexa. A Organização Mundial da Saúde (OMS) aponta que o câncer é a segunda maior causa de mortes no mundo, perdendo apenas para as doenças cardiovasculares – grupo de doenças que afetam o coração e os vasos sanguíneos.
Nesse sentido, uma das principais questões levantadas pela sociedade é: “Como que com toda a tecnologia e conhecimento que foi construída nos últimos anos, ainda não há uma cura para essa doença?”. Um dos motivos primordiais para isso é que o câncer não é algo único e bem delimitado, mas sim um conjunto de mais de 100 tipos de patologias que podem acometer diversas partes do corpo e causar diferentes manifestações clínicas com evoluções distintas.
É sabido que, hoje, existem diversos tipos de tratamento para os acometidos, mas não existe nenhuma terapia – medicamentosa ou não – que apresente a capacidade de atuar em todo e qualquer tipo de câncer. Isso acontece porque diferentes tipos de cânceres exigem tratamentos específicos e, ainda, o organismo de cada paciente pode apresentar uma resposta distinta a um mesmo tratamento. Apesar de tudo isso, as pesquisas biomédicas da área da oncologia vêm crescendo a passos largos, trazendo esperança de tratamentos cada vez mais prósperos e fazendo com que o diagnóstico do câncer não seja uma sentença de morte.
Diante disso, uma das armas mais promissoras e revolucionárias para tratar patologias oncológicas é a imunoterapia, mas para entendermos a sua ação no organismo, é importante conhecer um pouco sobre o funcionamento do corpo.
Nosso corpo é formado por células: as menores unidades de um ser vivo. Por serem diversas e se organizarem de várias formas diferentes em cada órgão e tecido do corpo, elas constroem e dão função a esses órgãos. Quase todas as células carregam dentro de si o DNA, uma espécie de “receita” que dita como a célula vai funcionar. Entretanto, nós estamos expostos a agentes mutagênicos que podem causar danos ao DNA e fazer com que haja problemas no desempenho das funções da célula.
Felizmente, o organismo é capaz de reconhecer essas mutações e eliminar as células defeituosas – na maioria das vezes. Como nem tudo são flores, pode acontecer de o organismo não perceber esses “defeitos” e deixar uma célula com o DNA mutado sobreviver, especialmente se essa mutação ocorrer em proto-oncogenes – genes que normalmente têm funções benéficas, como regulação de crescimento ou reprodução celular, mas que se afetados por uma mutação tornam-se oncogenes.
Quando esse processo ocorre, a chance dessa célula adquirir características cancerígenas é grande, porque, quando mutados, esses genes mandam mensagens erradas que causam a multiplicação desordenada, formando um número cada vez maior de cópias da célula defeituosa. É por isso que a maioria dos cânceres ocasionam tumores, que são complexos aglomerados celulares formados, principalmente, por essas células mutadas.
Um dos mecanismos do nosso corpo para evitar isso está no sistema imune. As células imunes são poderosos aparatos capazes de reconhecer e responder aos diferentes tipos de agentes que podem causar danos ao corpo, a exemplo dos agentes externos patogênicos como bactérias, vírus e protozoários, entre outros. Ademais, o sistema imunológico também se encarrega de destruir células próprias que morreram ou estão morrendo, além daquelas que estão com problemas e que não deveriam estar ali (como as células cancerígenas tratadas anteriormente).
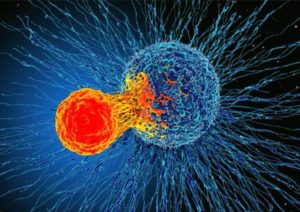
Dentre as diversas células importantes no contexto antitumoral, temos as poderosas células NK (do inglês natural killer – matadoras natas, em livre tradução) que são capazes de lançar grânulos tóxicos sobre algo potencialmente danoso ao organismo – como as células cancerígenas – e destruí-lo. Aqui podemos fazer uma analogia do mecanismo celular com os poderes do Thor da Marvel, que já nasceu sendo o poderoso deus do trovão e usa seu martelo para defender o universo. Outro conjunto de células que se encaixam bem nesse contexto são os linfócitos T.
Eles reconhecem especificamente cada agressor infiltrado no organismo e agem de maneira específica para combater cada inimigo. No contexto da imunidade antitumoral, essas células reconhecem peptídeos específicos do tumor e modulam o sistema imune para combatê-lo. As características dessas células nos lembram o Doutor Estranho, que lança um determinado tipo de feitiço específico levando em conta os pontos fracos do inimigo que está enfrentando. Temos outros diversos tipos celulares envolvidos nesses processos, mas acho que você entendeu, não é?!
Devemos entender que, por mais que os sistemas de ataque aos agentes agressores sejam imprescindíveis para o bom funcionamento do corpo, também é muito importante que os diferentes mecanismos reguladores da resposta imune atuem de maneira adequada, de modo que o equilíbrio entre ataque e não-responsividade seja formulado. É fácil pensarmos que se o organismo estiver em estado de não-responsividade, os agressores poderão fazer uma verdadeira festa, pois terão ali um lugar propício para viver e replicar, o que causará problemas para o hospedeiro. Por outro lado, é comum de se pensar que quanto mais mecanismos de ataque o corpo lança, melhor, pois estaremos mais protegidos.
Não é bem assim: se o organismo está em estado de guerra constante, lançando sempre mecanismos de ataque, é muito provável que as células saudáveis do corpo sofram com isso. Um bom exemplo disso é aquela inflamação chata que temos na garganta, causada pelo nosso corpo quando está combatendo uma infecção ali; chegamos a tomar anti-inflamatórios justamente para tentar conter um ataque extrapolado do sistema imunológico. Portanto, é de extrema importância que tenhamos mecanismos de frenagem do ataque para impedir ou minimizar os danos às células saudáveis do corpo.
O que quero dizer com isso tudo é que células cancerígenas possuem características que fazem com que elas possam ser reconhecidas pelo sistema de defesa do organismo e, ao serem reconhecidas, o sistema imune passaria a atacá-las para garantir sua destruição. Acontece que muitos tipos de câncer têm mecanismos que fazem o sistema imune responder muito menos a elas, ou seja, ficam “mascaradas” para os mecanismos de defesa imunológicos. Um desses mecanismos é por meio do aumento da expressão de moléculas envolvidas com um processo chamado immune checkpoints.
Portanto, dizemos que as células responsáveis pela resposta imune antitumoral (células NK e linfócitos T) que chegarem no local do tumor vão se deparar com algo parecido com grandes placas de PARE!, evitando que elas ataquem as células cancerosas. Um exemplo de dois desses immune checkpoints são as proteínas PD-1 e o CTLA-4 e seus receptores, que, em condições normais, são utilizadas pelo corpo como um mecanismo de auto tolerância e participam daquele balanço entre os mecanismos de ataque e defesa naturais que falamos anteriormente.
Alguns tipos de câncer produzem essas moléculas, burlando o sistema imune e fazendo-o enxergar o ambiente tumoral como algo que não deve ser destruído. Por meio disso, as células cancerígenas poderão continuar sua perpetuação de modo que o tumor aumentará e também poderá invadir outros órgãos (o que chamamos de metástase).
Depois que lhe contei tudo isso, pense só: não seria ótimo se existisse algo que retirasse essas placas de PARE dos tumores para que o sistema imune pudesse atacá-lo? Bem, foi pensando nisso que a imunoterapia do câncer surgiu!
Dentre outros tipos de terapias imunes para tratar doenças oncológicas, temos a que provém de muitos anos de trabalho dos pesquisadores James P. Allison, dos Estados Unidos, e Tasuku Honjo, do Japão, que trouxeram dados tão importantes que lhes conferiram o prêmio Nobel de Medicina de 2018.
Resumidamente, suas pesquisas propuseram a produção de anticorpos monoclonais que se ligam às proteínas PD-1 e CTLA-4, ou seja, o anti-PD-1 e o anti-CTLA-4. Ao serem administrados nos pacientes que portam alguns tipos de cânceres específicos, estes anticorpos chegam até as células imunes que expressam essas moléculas e se ligam a elas, fazendo com que ignorem as “placas de PARE” e tornem-se aptas para atacar e destruir o tumor.
Essa terapia foi revolucionária porque se mostrou muito promissora para tratar diferentes tipos de câncer, mostrando resultados melhores quando comparado aos tratamentos de primeira linha que eram utilizados anteriormente. É certo que existem alguns problemas que precisam ser melhor elucidados e, um deles, é que há uma grande parcela de pacientes que não responde a esse tratamento, e a ciência ainda não consegue dizer exatamente o porquê.
É incrível como a ciência avança para promover uma melhor qualidade de vida às pessoas! A expectativa é que caminhemos rumo a novas e melhores terapias para tratar as mais complexas doenças, como o câncer. Por isso é tão importante que as pesquisas científicas sejam incentivadas, reconhecidas e apoiadas. Assim como a imunoterapia vem revolucionando o tratamento do câncer, futuramente pode ser possível que tenhamos tratamentos cada vez mais específicos, eficazes e poderosos, para combater esse e outros “super vilões” que afligem a humanidade.
Colaboração:
 Rafaela Miranda Barbosa sobre a autora
Rafaela Miranda Barbosa sobre a autora
Biomédica e mestra em Ciências – Medicina Tropical e Infectologia pela Universidade Federal do Triângulo Mineiro (UFTM). Atualmente é doutoranda em Imunologia Básica e Aplicada na USP de Ribeirão Preto, onde trabalha na avaliação do papel de moléculas/genes de controle da resposta imune na patogenia e tratamento do carcinoma de células renais claras.
Referências:
Artigo científico intitulado “CTLA-4 and PD-1 Pathways” publicado na revista American Journal of Clinical Oncology em 2016, de autoria de Buchbinder, E. e colaboradores.
Artigo científico intitulado “CTLA-4: a moving target in immunotherapy” publicado na revista Blood em 2018, de autoria de Rowshanravan, B. e colaboradores.
Artigo científico intitulado “The blockade of immune checkpoints in cancer immunotherapy” publicado na revista Nature Reviews Cancer em 2012, de autoria de Pardoll, D.
Artigo científico intitulado “The cancer genome” publicado na revista Nature em 2009, de autoria de Stratton, M. e colaboradores.
Artigo científico intitulado “The diverse functions of the PD1 inhibitory pathway” publicado na revista Nature Reviews Immunology em 2018, de autoria de Sharpe, A. & Pauken, K.
Artigo científico intitulado “The PD-1 Pathway in Tolerance and Autoimmunity” publicado na revista Immunological Reviews em 2010, de autoria de Francisco, L. e colaboradores.
Matéria no site BBC News Brasil intitulada “Nobel de Medicina: prêmio vai para pesquisa que revoluciona tratamento do câncer” publicada em 10/2018. (Website).
Site da World Health Organization sobre câncer. (Website).
.

- Quer ser o próximo autor colaborador do Ilha do Conhecimento? Participe!
- Não perca mais nenhuma postagem: Acompanhe nosso projeto nas redes sociais!
(Editoração: Fernando F. Mecca, Loren Pereira e Nathália Khaled)